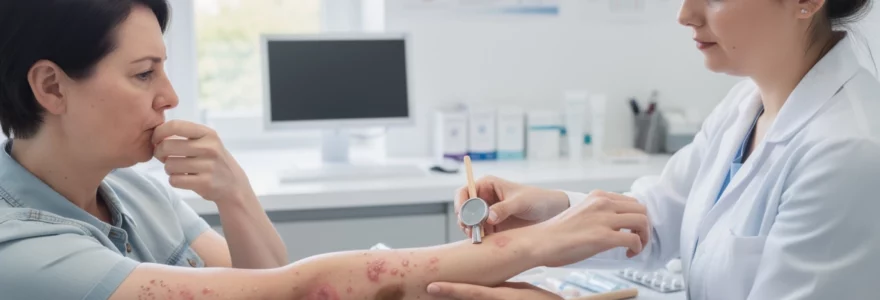
L’apparition soudaine d’une éruption cutanée accompagnée de démangeaisons représente l’un des motifs de consultation dermatologique les plus fréquents. Ces manifestations cutanées, touchant près de 30% de la population française chaque année, peuvent révéler des pathologies variées allant de simples réactions allergiques à des affections plus complexes nécessitant une prise en charge spécialisée. La diversité des causes possibles rend parfois le diagnostic difficile, d’autant que les symptômes peuvent évoluer rapidement et masquer la véritable étiologie. Une approche méthodique s’impose pour identifier précisément l’origine de ces manifestations et orienter vers le traitement le plus approprié.
Identification dermatologique des éruptions cutanées prurigineuses
L’analyse sémiologique des lésions cutanées constitue la première étape diagnostique fondamentale. Cette approche systématique permet d’orienter le clinicien vers les hypothèses étiologiques les plus probables en fonction des caractéristiques morphologiques, topographiques et évolutives observées.
Morphologie lésionnelle : papules, vésicules et plaques érythémateuses
La morphologie des lésions élémentaires offre des indices diagnostiques précieux. Les papules, petites surélévations solides de moins de 5 millimètres, évoquent fréquemment une dermatite de contact ou certaines infections virales. Leur aspect lisse ou rugueux, leur couleur et leur consistance orientent vers des diagnostics spécifiques. Les vésicules, caractérisées par leur contenu liquidien transparent, suggèrent plutôt un eczéma aigu, un zona ou une infection herpétique. Leur taille varie de quelques millimètres à plus d’un centimètre lorsqu’elles deviennent bulleuses.
Les plaques érythémateuses, zones rougeâtres étendues de plus d’un centimètre, constituent souvent le signe d’appel d’affections inflammatoires chroniques. Leur surface peut présenter des squames, des croûtes ou une desquamation fine. L’urticaire se distingue par ses plaques fugaces, migratrices, avec un centre plus pâle et des bords nets surélevés. Cette morphologie particulière résulte de l’œdème dermique induit par la libération massive d’histamine.
Distribution topographique et patterns de répartition symptomatique
La localisation des lésions fournit des informations capitales sur leur origine. Les dermatites de contact respectent strictement les zones d’exposition à l’allergène, créant des patterns géométriques caractéristiques. Les zones de frottement révèlent souvent des dermatites irritatives, tandis que les plis cutanés orientent vers des infections mycosiques ou des eczémas constitutionnels.
Certaines affections présentent une prédilection topographique spécifique. L’eczéma atopique affecte préférentiellement les plis de flexion chez l’adulte, contrairement aux faces d’extension chez le nourrisson. Le psoriasis privilégie les faces d’extension des membres, le cuir chevelu et la région lombo-sacrée. Cette distribution symétrique et bilatérale contraste avec l’asymétrie habituelle des infections.
Chronologie évolutive et phases inflammatoires aiguës
L’évolution temporelle des lésions constitue un élément diagnostique majeur. Les éruptions allergiques aiguës se développent typiquement dans les 24 à 48 heures suivant l’exposition à l’allergène. Cette rapid
ité d’apparition contraste avec celle d’autres dermatoses chroniques comme le psoriasis, qui évolue par poussées sur plusieurs semaines. L’urticaire aiguë, par exemple, se caractérise par des lésions fugaces disparaissant en moins de 24 heures au même endroit, même si de nouvelles plaques peuvent apparaître ailleurs. À l’inverse, une dermatite de contact allergique met en général 24 à 72 heures à se manifester après l’exposition, puis régresse lentement sur une à deux semaines une fois l’allergène supprimé. L’analyse de cette chronologie, associée au contexte (prise médicamenteuse récente, infection virale, exposition professionnelle), aide à distinguer les éruptions cutanées bénignes des tableaux nécessitant une prise en charge urgente.
La phase inflammatoire aiguë se caractérise souvent par un érythème intense, un œdème et un prurit marqué, pouvant perturber le sommeil et la qualité de vie. Elle est parfois suivie d’une phase subaiguë, durant laquelle les vésicules laissent place à des croûtes ou une desquamation, signe de réparation cutanée. Dans les formes chroniques, les lésions deviennent plus épaissies, lichénifiées, traduisant un grattage répété et prolongé. Comprendre ces différentes phases permet d’adapter les traitements, plus intensifs au début, puis d’entretien pour éviter les rechutes.
Signes associés : œdème, desquamation et hyperpigmentation post-inflammatoire
Les signes associés aux éruptions cutanées prurigineuses orientent également le diagnostic. Un œdème marqué des paupières, des lèvres ou du visage évoque un œdème de Quincke, forme grave de réaction allergique pouvant s’accompagner de difficultés respiratoires. La présence de squames épaisses, argentées, sur des plaques bien limitées, est typique du psoriasis en plaques. À l’inverse, une desquamation fine, en collerette, peut suivre certaines infections virales ou bactériennes.
L’hyperpigmentation post-inflammatoire est une conséquence fréquente des éruptions cutanées, en particulier chez les phototypes foncés. Après la phase aiguë, la peau garde des taches plus foncées, parfois irrégulières, qui peuvent persister plusieurs mois. Cela n’indique pas une persistance de la maladie mais bien une trace du processus inflammatoire, comparable à une « empreinte » laissée par l’éruption. Prévenir cette hyperpigmentation passe par une bonne prise en charge précoce de l’inflammation et par l’utilisation systématique d’une protection solaire sur les zones atteintes.
D’autres signes doivent alerter, comme la présence de bulles tendues, de décollements cutanés ou de douleurs intenses au niveau des lésions, qui ne sont pas habituels dans un simple eczéma. L’association de fièvre, de fatigue importante, de ganglions ou de douleurs articulaires suggère une cause systémique (infection, maladie auto-immune) plutôt qu’une dermatose isolée. Face à une éruption cutanée soudaine et à ces signes d’accompagnement, la consultation médicale s’impose rapidement pour éviter les complications.
Étiologies allergiques et mécanismes immunopathologiques
Les éruptions cutanées prurigineuses d’origine allergique reposent sur des mécanismes immunologiques complexes impliquant souvent les lymphocytes T, les IgE et les mastocytes. Ces réactions ont en commun une hyperréactivité du système immunitaire face à des substances normalement inoffensives, appelées allergènes. Selon la voie d’exposition (contact cutané, ingestion, inhalation, injection) et le type de réponse immunitaire, l’expression clinique varie : dermatite de contact, urticaire, eczéma atopique ou réactions médicamenteuses sévères.
Comprendre ces mécanismes permet non seulement d’expliquer les symptômes (rougeur, prurit, œdème), mais aussi de mieux cibler les traitements. Une éruption cutanée soudaine et des démangeaisons ne relèvent pas du même type de prise en charge selon qu’il s’agisse d’une réaction immédiate médiée par les IgE ou d’une hypersensibilité retardée à médiation cellulaire. C’est pourquoi l’interrogatoire (historique des expositions, antécédents personnels et familiaux d’allergie) et, si besoin, les tests allergologiques jouent un rôle central dans la démarche diagnostique.
Dermatite de contact allergique aux métaux nickel et chrome
La dermatite de contact allergique est l’un des motifs les plus fréquents d’éruption cutanée soudaine avec démangeaison. Les métaux tels que le nickel et le chrome figurent parmi les allergènes de contact les plus courants, présents dans les bijoux fantaisie, les montres, les boutons de pantalon, les pièces de monnaie, ou encore certains outils professionnels. Le mécanisme repose sur une hypersensibilité retardée de type IV : après une phase de sensibilisation silencieuse, tout nouveau contact avec l’allergène déclenche une réaction inflammatoire locale en 24 à 72 heures.
Cliniquement, la dermatite de contact se manifeste par des plaques érythémateuses bien limitées au site de contact, associées à des vésicules, un suintement et un prurit parfois intense. Vous avez déjà remarqué un eczéma sous une boucle d’oreille ou autour d’une fermeture éclair métallique ? C’est typiquement ce type de réaction. L’aspect géographique des lésions, épousant la forme de l’objet incriminé, aide beaucoup au diagnostic. En l’absence d’éviction de l’allergène, la dermatite peut se chroniciser, entraînant un épaississement et une fissuration de la peau.
La prise en charge repose d’abord sur l’identification précise de l’allergène grâce à l’interrogatoire et, si nécessaire, à des tests épicutanés (patch-tests) réalisés par un dermatologue ou un allergologue. Le traitement associe des dermocorticoïdes de puissance adaptée et des émollients, mais le succès à long terme dépend surtout de l’éviction stricte du métal responsable. Des alternatives hypoallergéniques (acier chirurgical, titane, bijoux sans nickel) sont souvent possibles et permettent de réduire nettement le risque de récidive.
Urticaire aiguë médiée par les IgE et mastocytes
L’urticaire aiguë est la forme la plus emblématique d’éruption cutanée soudaine associée à des démangeaisons intenses. Elle est souvent médiée par les IgE et les mastocytes, qui libèrent de l’histamine et d’autres médiateurs inflammatoires dans le derme superficiel. Les déclencheurs sont variés : aliments (arachides, fruits à coque, crustacés), médicaments (anti-inflammatoires, antibiotiques), piqûres d’insectes, mais aussi infections virales ou stress. Dans près de la moitié des cas, aucune cause précise n’est retrouvée malgré un bilan complet.
Sur le plan clinique, l’urticaire se traduit par des papules œdémateuses ou plaques en relief, rosées, à bord nets, très prurigineuses, qui migrent d’une zone à l’autre du corps. Chaque lésion individuelle dure moins de 24 heures au même endroit, ce caractère fugace étant un élément clé du diagnostic. L’urticaire peut s’associer à un œdème profond des lèvres, des paupières ou de la langue (œdème de Quincke), situation à risque lorsque les voies respiratoires sont menacées.
La prise en charge repose en première intention sur les antihistaminiques H1 de seconde génération, parfois à doses augmentées selon les recommandations. L’identification et l’éviction de l’allergène suspecté sont cruciales pour prévenir les récidives. En cas de signes de gravité associés (difficultés respiratoires, malaise, hypotension), il s’agit d’une urgence vitale imposant l’appel des services de secours et l’administration rapide d’adrénaline. Ne pas banaliser une urticaire aiguë, surtout lorsqu’elle survient après un aliment ou un médicament nouveau, est un réflexe essentiel.
Eczéma atopique et dysfonctionnement de la barrière cutanée
L’eczéma atopique, ou dermatite atopique, illustre une autre forme d’éruption cutanée prurigineuse liée à un déséquilibre immunitaire, mais aussi à un défaut de la barrière cutanée. Cette dermatose chronique touche environ 10 à 15% des enfants et une proportion moindre d’adultes, avec une nette augmentation de la prévalence ces dernières décennies. Elle s’intègre souvent dans un terrain atopique associant asthme, rhinite allergique ou allergies alimentaires.
Sur le plan physiopathologique, des anomalies de la protéine filaggrine et des lipides épidermiques fragilisent la barrière cutanée, facilitant la pénétration d’allergènes et de micro-organismes. Le système immunitaire réagit alors de manière excessive, entretenant un cercle vicieux d’inflammation et de sécheresse. Cliniquement, l’eczéma atopique se manifeste par des plaques rouges, sèches, très prurigineuses, localisées préférentiellement aux plis de flexion chez l’adulte (coudes, genoux, cou) et aux faces d’extension et au visage chez le nourrisson.
Le traitement repose sur trois piliers : la restauration de la barrière cutanée par l’application quotidienne d’émollients, la maîtrise des poussées inflammatoires grâce aux dermocorticoïdes ou aux inhibiteurs de la calcineurine topiques, et l’éviction autant que possible des facteurs déclenchants (irritants, allergènes, stress, chaleur). Une bonne éducation thérapeutique permet souvent de réduire la fréquence et l’intensité des poussées, et donc de limiter le retentissement sur le sommeil et la qualité de vie. Sans prise en charge adaptée, le grattage chronique peut conduire à des surinfections et à des lésions lichénifiées difficiles à traiter.
Réactions médicamenteuses type Stevens-Johnson et DRESS syndrome
Parmi les causes d’éruption cutanée soudaine et de démangeaisons, les réactions médicamenteuses graves occupent une place à part en raison de leur potentiel de gravité systémique. Le syndrome de Stevens-Johnson (SJS) et le DRESS (Drug Reaction with Eosinophilia and Systemic Symptoms) sont des hypersensibilités sévères souvent déclenchées par certains médicaments : antiépileptiques, allopurinol, antibiotiques (sulfamides notamment), anti-inflammatoires non stéroïdiens. Leur fréquence est faible, mais leur mortalité peut dépasser 10% pour le SJS et 5 à 10% pour le DRESS.
Le SJS se caractérise par une éruption maculo-papuleuse rapidement extensive, des bulles et un décollement épidermique, associés à des atteintes muqueuses douloureuses (bouche, yeux, organes génitaux). La peau devient fragile, comme brûlée, et le moindre frottement peut entraîner un arrachement épidermique (signe de Nikolsky). Le DRESS, quant à lui, se manifeste par une éruption morbilliforme (type rougeole), un œdème facial, une fièvre élevée, des adénopathies et une atteinte d’organes internes (foie, reins, poumons), avec souvent une hyperéosinophilie sanguine.
Face à ces tableaux, l’arrêt immédiat du médicament suspect est impératif et la prise en charge doit se faire en milieu hospitalier, souvent en unité de soins intensifs ou en service de dermatologie spécialisé. La corticothérapie systémique, le soutien hémodynamique et la surveillance rapprochée des fonctions vitales sont parfois nécessaires. Vous l’aurez compris : toute éruption cutanée soudaine survenant quelques jours à quelques semaines après l’introduction d’un nouveau traitement médicamenteux, surtout si elle s’accompagne de fièvre ou de signes généraux, doit faire l’objet d’une consultation médicale en urgence.
Pathologies infectieuses et parasitaires responsables de prurit
Les infections cutanées, qu’elles soient bactériennes, virales, fongiques ou parasitaires, représentent une cause fréquente d’éruption cutanée soudaine et de démangeaisons. Elles se distinguent souvent par un contexte infectieux (fièvre, malaise, exposition contagieuse) et par des lésions typiques : vésicules groupées, croûtes jaunâtres, lésions annulaire squameuses ou sillons prurigineux. Identifier rapidement l’origine infectieuse permet de mettre en place un traitement adapté et de limiter la transmission à l’entourage.
La répartition topographique des lésions, la rapidité d’évolution et l’association à d’autres symptômes (maux de gorge, varicelle dans l’entourage, contact avec des animaux) orientent fortement le diagnostic. Contrairement aux dermatoses purement allergiques, les infections cutanées nécessitent souvent un traitement spécifique : antibiotiques, antifongiques ou antiparasitaires. L’automédication inadaptée (corticostéroïdes locaux sur une mycose par exemple) peut aggraver la situation et masquer les signes cliniques.
Impétigo bulleux à staphylococcus aureus
L’impétigo est une infection cutanée superficielle fréquente chez l’enfant, mais qui peut également toucher l’adulte. La forme bulleuse, due le plus souvent à Staphylococcus aureus produisant des toxines exfoliatives, se caractérise par des bulles flasques remplies d’un liquide clair ou légèrement trouble. Ces bulles se rompent facilement, laissant place à des érosions suintantes recouvertes de croûtes jaunâtres typiques, parfois décrites comme « couleur miel ».
Les lésions siègent préférentiellement sur le visage, autour de la bouche et du nez, mais peuvent s’étendre au tronc et aux membres. Le prurit est variable, mais le caractère très contagieux de l’impétigo impose des mesures d’hygiène strictes : lavage régulier des mains, utilisation de serviettes personnelles, coupe des ongles courts pour limiter le grattage. Sans traitement, les lésions peuvent s’étendre rapidement, surtout en collectivité (crèche, école), et entraîner des complications rares mais sérieuses comme la glomérulonéphrite post-streptococcique.
La prise en charge associe un nettoyage doux au savon antiseptique, l’application locale d’antibiotiques en pommade dans les formes limitées, et parfois un traitement antibiotique par voie orale dans les formes étendues ou en cas de contexte épidémique. En cas d’impétigo récurrent, il peut être utile de rechercher un portage nasopharyngé de staphylocoque ou de streptocoque chez l’enfant ou dans l’entourage, afin de traiter la source de réinfection.
Gale norvégienne et infestation par sarcoptes scabiei
La gale est une infestation parasitaire due à l’acarien Sarcoptes scabiei var. hominis, responsable d’un prurit nocturne intense et d’éruptions polymorphes. La forme classique se manifeste par des sillons scabieux discrets, notamment dans les espaces interdigitaux, les poignets, la ceinture, les mamelons ou la région génitale. Elle est souvent confondue avec un eczéma ou une allergie, ce qui retarde le diagnostic. La gale norvégienne (ou gale croûteuse) est une forme hyperkératosique et très contagieuse, observée surtout chez les personnes immunodéprimées ou âgées en institution.
Dans la gale norvégienne, la peau est recouverte de croûtes épaisses, blanchâtres, contenant des milliers d’acariens, alors que le prurit peut paradoxalement être modéré. L’atteinte peut être diffuse, touchant le cuir chevelu, le visage, les mains et les pieds. Sans traitement adapté, ces formes peuvent entraîner des épidémies difficiles à contrôler en milieu fermé (EHPAD, hôpitaux). Vous vous demandez peut-être comment différencier une gale d’une simple éruption cutanée prurigineuse ? Le caractère familial ou collectif du prurit, sa prédominance nocturne et la présence de sillons fins en sont des indices majeurs.
Le traitement repose sur l’application d’un scabicide (perméthrine topique le plus souvent) sur l’ensemble du corps, parfois associé à un traitement oral par ivermectine dans les formes sévères ou en cas de gale norvégienne. Il est indispensable de traiter simultanément toutes les personnes vivant sous le même toit, même en l’absence de symptômes, et de désinfecter le linge et la literie. Le prurit peut persister quelques semaines après l’éradication du parasite, en raison d’une réaction inflammatoire résiduelle, nécessitant parfois l’utilisation de dermocorticoïdes et d’antihistaminiques.
Dermatomycoses à trichophyton et candida albicans
Les dermatomycoses, ou mycoses cutanées superficielles, sont liées à des champignons comme Trichophyton (dermatophytes) ou Candida albicans. Elles se traduisent souvent par des plaques érythémato-squameuses annulaires, prurigineuses, à bordure active plus inflammatoire que le centre, donnant un aspect en « anneau » caractéristique (tinea corporis). Les plis inguinaux, les espaces interdigitaux des pieds (pied d’athlète) et les régions intertrigineuses sont des sites privilégiés, favorisés par la chaleur et l’humidité.
Les candidoses cutanées touchent volontiers les plis (sous-mammaires, inguinaux, interdigitaux), les zones macérées ou la région génitale. Elles se manifestent par des plaques rouges, luisantes, avec des bords émiettés et des petites lésions satellites. Le prurit peut être intense, parfois associé à des sensations de brûlure. L’utilisation prolongée de corticoïdes topiques ou de vêtements trop serrés crée un terrain propice à leur développement, un peu comme si l’on offrait un « incubateur » idéal aux champignons.
Le traitement fait appel aux antifongiques topiques (crèmes, poudres) dans la plupart des cas, complétés par une prise en charge systémique (comprimés) pour les formes étendues ou résistantes. Il est essentiel de corriger les facteurs favorisants : séchage soigneux des plis, port de vêtements amples, limitation de l’humidité prolongée (chaussettes techniques, changement régulier). L’application inappropriée de corticoïdes seuls sur une mycose peut en modifier l’aspect (tinea incognito) et retarder le diagnostic ; en cas de doute, mieux vaut consulter avant d’appliquer une crème « au hasard ».
Varicelle-zona et manifestations vésiculeuses du VZV
Le virus varicelle-zona (VZV) est responsable de deux entités cliniques distinctes : la varicelle primaire, le plus souvent chez l’enfant, et le zona lors de la réactivation du virus à l’âge adulte. La varicelle se caractérise par une éruption vésiculeuse généralisée, très prurigineuse, avec des lésions à différents stades évolutifs : macules, papules, vésicules en « goutte de rosée », puis croûtes. La fièvre et un malaise modéré accompagnent souvent cette éruption, qui disparaît en une dizaine de jours chez l’enfant sain.
Le zona, quant à lui, correspond à une réactivation du VZV le long d’un dermatome, généralement chez des personnes de plus de 50 ans ou immunodéprimées. Il se manifeste par des douleurs ou brûlures localisées, suivies quelques jours plus tard de vésicules groupées sur un trajet nerveux précis (thorax, visage, région lombaire). Le prurit peut s’associer aux douleurs, mais c’est surtout la névralgie post-zostérienne, douleur persistante après la guérison des lésions, qui représente la complication la plus redoutée.
Le traitement antiviral (aciclovir, valaciclovir) est particulièrement recommandé dans les formes de zona du sujet âgé, du visage (risque ophtalmique) ou chez l’immunodéprimé, idéalement dans les 72 premières heures suivant l’apparition des vésicules. Pour la varicelle, la prise en charge est surtout symptomatique chez l’enfant sain : antihistaminiques, soins locaux, hygiène douce pour limiter le grattage et le risque de surinfection ou de cicatrices. La vaccination contre le VZV, désormais disponible dans de nombreux pays, permet de réduire significativement la fréquence de ces infections et leurs complications.
Approche diagnostique différentielle en dermatologie d’urgence
Face à une éruption cutanée soudaine et prurigineuse, l’enjeu en situation d’urgence est de distinguer les formes bénignes des tableaux menaçant le pronostic vital ou fonctionnel. La démarche diagnostique repose sur une évaluation structurée : recueil des données cliniques (début, contexte, symptômes associés), examen complet de la peau et des muqueuses, et identification des signes de gravité. On recherche notamment une fièvre élevée, un état général altéré, des douleurs cutanées intenses, des bulles ou un décollement épidermique, des atteintes muqueuses ou des signes respiratoires.
Le clinicien s’appuie sur quelques questions clés : l’éruption est-elle apparue après la prise d’un nouveau médicament ? S’agit-il d’une première poussée d’urticaire ou d’un épisode déjà connu ? Y a-t-il des cas similaires dans l’entourage suggérant une gale, une varicelle ou un impétigo ? La topographie est-elle évocatrice d’une dermatite de contact (zones exposées) ou d’un zona (distribution métamérique) ? Ce tri initial permet d’orienter rapidement la prise en charge, entre simple traitement symptomatique et hospitalisation en milieu spécialisé.
Dans certains cas, des examens complémentaires sont nécessaires : bilan sanguin (recherche d’hyperéosinophilie dans le DRESS, anomalies biologiques hépatiques ou rénales), prélèvements bactériologiques ou mycologiques, voire biopsie cutanée pour des diagnostics complexes (vascularites, toxidermies sévères). Cependant, la majorité des éruptions cutanées prurigineuses peuvent être orientées sur la base de l’examen clinique seul, à condition d’adopter une démarche méthodique. En cas de doute, il est toujours préférable de surévaluer la gravité et d’adresser le patient à un service de dermatologie ou d’urgences.
Traitements symptomatiques et thérapeutiques spécialisés
La prise en charge des éruptions cutanées prurigineuses associe le traitement de la cause lorsque celle-ci est identifiée (allergène, infection, médicament) et un traitement symptomatique visant à calmer le prurit, l’inflammation et l’inconfort. Cette approche globale comprend des mesures simples d’hygiène et de soin de la peau, l’utilisation de médicaments topiques ou systémiques, et, dans certains cas, des thérapeutiques spécialisées (immunosuppresseurs, biothérapies). Adapter l’intensité du traitement à la sévérité des lésions et à leur retentissement sur la qualité de vie est essentiel.
Les mesures générales incluent l’utilisation de savons doux sans parfum, l’application régulière d’émollients pour restaurer la barrière cutanée, le maintien d’une température ambiante fraîche et le port de vêtements amples en coton. Éviter le grattage autant que possible, en coupant les ongles courts et en utilisant, chez l’enfant, des moufles la nuit si nécessaire, contribue à limiter le risque de surinfection et de cicatrices. Ces gestes simples complètent efficacement les traitements médicamenteux et participent à la prévention des récidives.
Antihistaminiques H1 : cétirizine, loratadine et fexofénadine
Les antihistaminiques H1 de seconde génération, comme la cétirizine, la loratadine ou la fexofénadine, constituent la pierre angulaire du traitement de nombreuses éruptions cutanées prurigineuses d’origine allergique, en particulier l’urticaire. Ils agissent en bloquant les récepteurs H1 de l’histamine, réduisant ainsi le prurit et l’œdème. Contrairement aux antihistaminiques plus anciens, ils provoquent moins de somnolence et permettent une prise prolongée sans altérer significativement la vigilance, ce qui est crucial pour la vie quotidienne et la conduite.
La posologie peut être adaptée en fonction de la sévérité des symptômes, pouvant aller jusqu’à quatre fois la dose standard dans certaines formes d’urticaire chronique, sous contrôle médical. Dans les dermatoses où l’histamine n’est pas le principal médiateur (eczéma atopique, psoriasis), leur efficacité est plus limitée mais ils peuvent néanmoins apporter un certain soulagement. Il est important de rappeler que ces médicaments traitent les symptômes mais non la cause de l’éruption : l’éviction de l’allergène suspecté et la recherche étiologique restent indispensables.
Corticothérapie topique selon classification de dermoval et diprosone
Les dermocorticoïdes représentent un pilier du traitement des dermatoses inflammatoires comme l’eczéma, la dermatite de contact ou certaines formes de psoriasis. Leur puissance est classée en plusieurs niveaux, de faible à très forte, avec des références comme l’hydrocortisone (faible), le Dermoval (clobétasol propionate, très forte) ou la Diprosone (bétaméthasone dipropionate, forte). Choisir la bonne molécule et la bonne puissance en fonction de la localisation (visage, plis, tronc) et de l’épaisseur de la peau est un enjeu central pour maximiser l’efficacité tout en limitant les effets indésirables.
Sur le visage et les plis, la peau étant plus fine et plus perméable, on privilégie des corticoïdes de faible à moyenne puissance, sur des durées courtes. Sur les paumes, plantes ou plaques psoriasiques très épaisses, l’utilisation transitoire de corticoïdes plus puissants peut être nécessaire. La règle dite de la « fingertip unit » (quantité exprimée en longueur de crème sur le doigt) aide à doser correctement le traitement. Une utilisation inappropriée (trop prolongée, sur des zones sensibles, ou sur une infection non diagnostiquée) expose à des effets secondaires : atrophie cutanée, vergetures, télangiectasies, voire aggravation d’une mycose.
Pour une éruption cutanée soudaine et prurigineuse, l’apport des dermocorticoïdes est souvent rapide, avec une diminution notable des démangeaisons et des rougeurs en quelques jours. Cependant, ils doivent être intégrés dans une stratégie globale incluant l’hydratation quotidienne, l’identification des facteurs déclenchants et, si besoin, une adaptation progressive des doses (schéma décroissant) pour éviter l’effet rebond. En cas de doute sur le type de corticoïde à utiliser ou la durée de traitement, l’avis d’un dermatologue est recommandé.
Immunosuppresseurs systémiques : méthotrexate et ciclosporine
Dans certaines dermatoses inflammatoires sévères ou résistantes aux traitements topiques, comme le psoriasis étendu, l’eczéma atopique sévère ou certaines vascularites cutanées, le recours à des immunosuppresseurs systémiques peut s’avérer nécessaire. Le méthotrexate et la ciclosporine font partie des molécules les plus utilisées dans ce contexte. Elles agissent en modulant l’activité du système immunitaire, réduisant ainsi l’inflammation à l’origine des éruptions cutanées et du prurit.
Le méthotrexate, administré une fois par semaine par voie orale ou injectable, est souvent privilégié dans le psoriasis en plaques modéré à sévère. La ciclosporine, prise quotidiennement, peut être utilisée en cures de quelques mois pour contrôler des poussées sévères d’eczéma atopique ou de psoriasis. Ces traitements exigent une surveillance régulière (bilan sanguin, fonction hépatique et rénale, tension artérielle), car ils exposent à des effets indésirables potentiellement sérieux : toxicité hépatique, néphrotoxicité, risque infectieux accru.
La décision de mettre en place une immunosuppression systémique se prend toujours au cas par cas, après discussion des bénéfices attendus et des risques avec le patient. Elle s’inscrit généralement dans une stratégie à long terme, parfois associée à des biothérapies ciblant des cytokines spécifiques (anti-TNF, anti-IL-17, anti-IL-4R, etc.). Pour les personnes souffrant d’éruptions cutanées chroniques et invalidantes, ces traitements peuvent toutefois transformer radicalement la qualité de vie, en réduisant de manière durable les lésions et les démangeaisons.
Protocoles d’éviction allergénique et mesures préventives
Au-delà des médicaments, la prévention des récidives repose largement sur l’éviction des allergènes ou irritants responsables des éruptions cutanées. Une fois l’allergène identifié (métal, parfum, conservateur, latex, médicament, aliment), la mise en place de protocoles d’éviction personnalisés est essentielle. Cela peut impliquer le remplacement de bijoux contenant du nickel, la modification des produits cosmétiques ou ménagers, l’adaptation de l’environnement professionnel ou des habitudes alimentaires.
Des mesures générales sont également bénéfiques pour la plupart des peaux sensibles : privilégier des produits d’hygiène sans parfum ni colorant, éviter les douches trop chaudes et trop longues, se sécher par tamponnement plutôt que par frottement, et appliquer quotidiennement une crème hydratante adaptée. En cas de terrain atopique, ces gestes d’entretien sont comparables à la « révision » régulière d’un moteur : ils limitent les pannes (poussées) et prolongent les périodes de rémission. La gestion du stress, par des techniques de relaxation ou d’activité physique régulière, peut également réduire la fréquence des poussées d’eczéma ou de psoriasis.
Pour les patients présentant des allergies sévères (piqûres d’hyménoptères, aliments, médicaments), un plan d’action écrit, incluant la prescription d’un auto-injecteur d’adrénaline et des instructions claires en cas d’exposition accidentelle, est souvent recommandé. L’éducation thérapeutique, qu’il s’agisse d’ateliers pour l’eczéma atopique ou de séances d’information sur les allergies médicamenteuses, permet de mieux comprendre la maladie et d’adopter les bons réflexes au quotidien. En agissant sur ces facteurs en amont, on réduit significativement le risque d’éruption cutanée soudaine et de démangeaisons invalidantes.
Indications de consultation dermatologique en urgence
Toutes les éruptions cutanées prurigineuses ne nécessitent pas une consultation en urgence, mais certains signes doivent alerter. Une éruption brutale associée à une fièvre élevée, un malaise général, des douleurs cutanées importantes ou des muqueuses atteintes (bouche, yeux, organes génitaux) impose une évaluation médicale rapide. De même, l’apparition de bulles, de décollements cutanés ou d’un purpura (taches violacées ne s’effaçant pas à la pression) peut traduire une toxidermie sévère, une infection grave ou une vascularite, nécessitant parfois une hospitalisation en soins intensifs.
Les signes d’anaphylaxie associée à une éruption urticarienne – difficulté à respirer, sensation de gorge serrée, gonflement de la langue ou du visage, vertiges, chute de tension – constituent une urgence vitale. Dans cette situation, il faut appeler immédiatement les services de secours. Les formes extensives d’impétigo, de zona ophtalmique (atteignant la région autour de l’œil) ou de gale norvégienne doivent également être prises en charge sans délai, pour limiter les complications et la contagion. Enfin, toute éruption cutanée survenant peu après l’introduction d’un nouveau médicament, surtout si elle s’accompagne de fièvre ou d’atteinte d’organes (jaunisse, essoufflement, diminution des urines), justifie une consultation urgente.
En l’absence de ces signes de gravité, une consultation rapide mais non urgente (médecin traitant, dermatologue, téléconsultation) reste recommandée si l’éruption cutanée soudaine et les démangeaisons persistent au-delà de quelques jours, s’étendent malgré les mesures simples ou impactent fortement le sommeil et la qualité de vie. N’hésitez pas à prendre des photos des lésions à différents stades, surtout si elles sont fugaces, afin d’aider le professionnel de santé dans son analyse. Mieux vaut une évaluation précoce qu’une attente prolongée, car un diagnostic posé tôt permet souvent de traiter plus efficacement et de prévenir les récidives.