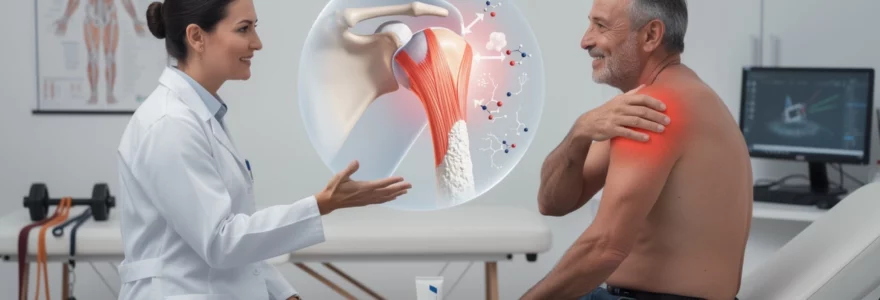
La tendinite de l’épaule représente l’une des pathologies musculo-squelettiques les plus fréquentes, touchant particulièrement les adultes actifs et les travailleurs sollicitant intensément cette articulation. Cette affection inflammatoire des tendons de la coiffe des rotateurs génère des douleurs invalidantes qui peuvent considérablement altérer la qualité de vie. Le choix de l’anti-inflammatoire approprié constitue une étape cruciale dans la prise en charge thérapeutique, nécessitant une approche personnalisée selon la sévérité des symptômes, les facteurs de risque individuels et la réponse au traitement. La compréhension des mécanismes physiopathologiques sous-jacents permet d’optimiser la sélection thérapeutique et d’améliorer significativement les résultats cliniques.
Physiopathologie de la tendinite de l’épaule et mécanismes inflammatoires
Inflammation des tendons de la coiffe des rotateurs : sus-épineux et sous-épineux
La coiffe des rotateurs, structure anatomique complexe composée de quatre muscles principaux, subit fréquemment des microtraumatismes répétés qui déclenchent un processus inflammatoire spécifique. Le tendon du sus-épineux demeure le plus vulnérable, sa vascularisation réduite dans la zone critique située à proximité de son insertion humérale favorisant la survenue de lésions dégénératives. Cette zone hypovascularisée, décrite comme la « zone critique de Codman », présente une susceptibilité particulière aux phénomènes inflammatoires chroniques.
L’inflammation tendineuse débute par une activation des cellules résidentes, notamment les ténocytes et les cellules endothéliales, qui libèrent des médiateurs pro-inflammatoires. Cette cascade d’événements cellulaires entraîne une vasodilatation locale, une augmentation de la perméabilité capillaire et un afflux de cellules inflammatoires, principalement des neutrophiles et des macrophages. Le processus inflammatoire affecte non seulement la structure tendineuse elle-même, mais également les tissus périphériques, incluant la bourse sous-acromiale et les structures ligamentaires adjacentes.
Cascade inflammatoire : prostaglandines PGE2 et leucotriènes LTB4
La réaction inflammatoire dans la tendinite de l’épaule implique une cascade complexe de médiateurs biochimiques. Les prostaglandines E2 (PGE2) jouent un rôle central dans la genèse de la douleur et l’amplification du processus inflammatoire. Ces molécules, synthétisées par les enzymes cyclo-oxygénases (COX-1 et COX-2), sensibilisent les nocicepteurs et maintiennent l’état inflammatoire local. Parallèlement, les leucotriènes B4 (LTB4), produits par la voie de la 5-lipoxygénase, favorisent le chimiotactisme des neutrophiles et amplifient la réponse inflammatoire.
Cette compréhension biochimique justifie l’utilisation ciblée des anti-inflammatoires non stéroïdiens, qui bloquent spécifiquement la synthèse de ces médiateurs. L’inhibition de la COX-2, enzyme inductible fortement exprimée lors de l’inflammation, permet de réduire efficacement la production de prostaglandines pro-inflammatoires tout en préservant partiellement les fonctions physiologiques dépendantes de la COX-1. Cette sélectivité enzymatique constitue un avantage thérapeutique majeur dans le traitement des tendinopath
des pro-inflammatoires tout en limitant partiellement les effets indésirables systémiques. Toutefois, cette inhibition ne constitue qu’un levier parmi d’autres dans la prise en charge globale de la tendinite de l’épaule, et doit toujours être intégrée dans une stratégie thérapeutique multimodale.
Tendinopathie calcifiante versus tendinite simple : différenciation diagnostique
Sur le plan clinique, la tendinopathie calcifiante de la coiffe des rotateurs se manifeste souvent par des douleurs aiguës, parfois insomnientes, avec une impotence fonctionnelle importante sur quelques jours. Elle résulte du dépôt de cristaux d’hydroxyapatite au sein du tendon, le plus souvent au niveau du sus-épineux. À l’inverse, la tendinite dite « simple » correspond davantage à une tendinopathie mécanique ou dégénérative, liée au surmenage et au vieillissement tendineux, avec des douleurs plus progressives et fluctuantes.
Le diagnostic différentiel repose essentiellement sur l’imagerie. La radiographie standard de l’épaule met volontiers en évidence des opacités calcifiées arrondies ou nuageuses dans le cas d’une tendinite calcifiante, tandis qu’elle peut être normale dans les formes non calcifiées. L’échographie, quant à elle, permet de préciser la topographie exacte des lésions, d’évaluer l’épaisseur tendineuse, la présence d’une bursite associée et de guider d’éventuels gestes interventionnels (ponction-lavage, infiltration ciblée). Dans la tendinite simple, on retrouve plutôt un aspect épaissi, hétérogène, parfois microfissuré du tendon.
Pourquoi cette distinction est-elle importante pour le choix de l’anti-inflammatoire ? Parce que la physiopathologie n’est pas identique : dans la tendinopathie calcifiante en phase aiguë résorptive, la réaction inflammatoire est souvent très intense, avec une forte composante douloureuse liée à la migration des cristaux dans la bourse sous-acromiale. Dans ce contexte, un traitement anti-inflammatoire de courte durée peut se justifier pour passer le cap de la crise. À l’inverse, dans la tendinite chronique non calcifiante, la part d’inflammation « classique » est moindre ; le problème principal est structurel (désorganisation du collagène, néovascularisation), ce qui explique que les AINS soulagent parfois peu et ne modifient pas l’histoire naturelle de la maladie.
Enfin, l’IRM trouve sa place lorsque l’on suspecte une lésion plus complexe : rupture partielle ou transfixiante, conflit sous-acromial sévère, ou atteinte associée de l’articulation acromio-claviculaire. Cette approche par paliers permet de proposer un traitement adapté : simple repos et kinésithérapie pour une tendinite mécanique peu inflammatoire, ou prise en charge plus agressive (AINS, infiltration, voire geste percutané) pour une tendinopathie calcifiante hyperalgique.
Syndrome d’accrochage sous-acromial et bursite sous-deltoïdienne
La tendinite de l’épaule ne se résume pas à une atteinte isolée du tendon. Dans de nombreux cas, la douleur provient d’un syndrome d’accrochage sous-acromial, aussi appelé conflit sous-acromial. Lors de l’élévation du bras, le tendon du sus-épineux et la bourse sous-acromio-deltoïdienne viennent frotter contre la voûte osseuse formée par l’acromion et le ligament coraco-acromial. Ce frottement répété provoque une inflammation de la bourse, une bursite, qui agit comme une véritable « chambre d’écho » de la douleur.
Sur le plan clinique, ce conflit se traduit par une douleur lors de l’élévation latérale du bras, avec un arc douloureux typiquement situé entre 70° et 120°. Les tests de Neer et Hawkins-Kennedy reproduisent la douleur en diminuant encore l’espace sous-acromial. L’échographie montre alors un épaississement de la bourse sous-acromiale, parfois rempli d’épanchement, ainsi qu’un aspect inflammatoire des tendons voisins. Là encore, la distinction entre tendinite purement tendineuse et bursite associée est déterminante pour adapter le traitement anti-inflammatoire.
Dans ce contexte de bursite sous-deltoïdienne, les AINS par voie générale peuvent apporter un soulagement transitoire en réduisant l’œdème et l’inflammation de la bourse. Toutefois, ils ne corrigent pas le mécanisme d’accrochage mécanique, souvent lié à une dyskinésie scapulaire, une hypertonie du deltoïde, ou une défaillance des rotateurs externes. C’est pourquoi la prise médicamenteuse doit être couplée à une rééducation ciblant la posture de l’épaule, le recentrage de la tête humérale et le renforcement des muscles stabilisateurs. À défaut, l’accrochage persistera et les symptômes reviendront dès l’arrêt des anti-inflammatoires.
Anti-inflammatoires non stéroïdiens (AINS) : sélection et posologie optimale
Inhibiteurs COX-2 sélectifs : célécoxib et étoricoxib pour la tendinite
Dans la prise en charge d’une tendinite de l’épaule douloureuse, les inhibiteurs sélectifs de la COX-2 comme le célécoxib ou l’étoricoxib constituent une option intéressante chez certains patients. Leur principal atout réside dans une meilleure tolérance digestive par rapport aux AINS traditionnels, grâce à la préservation relative de la COX-1, impliquée dans la protection de la muqueuse gastrique. Ils peuvent donc être envisagés en cas d’antécédents d’ulcère, de gastrite, ou chez des sujets polymédiqués à risque de complications gastro-intestinales.
En pratique, le célécoxib est couramment prescrit à la posologie de 200 mg par jour (en une ou deux prises), tandis que l’étoricoxib est utilisé entre 60 et 90 mg par jour, en fonction de l’intensité douloureuse et du profil du patient. La règle d’or reste la même : utiliser la dose efficace la plus faible, pendant la durée la plus courte possible. Dans le cadre d’une tendinite de l’épaule, un schéma de 5 à 7 jours, éventuellement renouvelé jusqu’à 14 jours maximum, est généralement suffisant pour accompagner la phase aiguë, en parallèle du repos relatif et de la kinésithérapie.
Vous vous demandez si ces molécules sont automatiquement « meilleures » que les AINS classiques pour une tendinite de l’épaule ? Pas nécessairement. Leur supériorité n’est pas démontrée sur le plan de l’efficacité antalgique, et ils exposent à un risque cardiovasculaire potentiellement accru chez les patients déjà fragiles (antécédents d’infarctus, d’AVC, d’insuffisance cardiaque). Le choix d’un COX-2 sélectif doit donc toujours être individualisé, en concertation avec le médecin, après une évaluation précise de la balance bénéfice/risque.
AINS classiques : ibuprofène, naproxène et diclofénac en application topique
Les AINS classiques restent le traitement de référence en première intention pour beaucoup de tendinites de l’épaule, notamment chez l’adulte en bonne santé sans comorbidités majeures. L’ibuprofène, le naproxène ou le diclofénac sont largement utilisés, soit par voie orale, soit par voie locale sous forme de gels ou de crèmes. L’avantage de la forme topique est de concentrer le principe actif au niveau de la zone douloureuse, tout en limitant l’exposition systémique et les effets indésirables digestifs et rénaux.
Par voie orale, les posologies usuelles en cas de tendinite d’épaule sont par exemple de 400 à 600 mg d’ibuprofène, jusqu’à trois fois par jour, ou 500 mg de naproxène deux fois par jour, toujours sur une période courte. Cependant, de plus en plus de recommandations insistent sur la prudence vis-à-vis des AINS par voie systémique, en particulier chez les sportifs ou les sujets âgés, car ils peuvent masquer la douleur, retarder la cicatrisation tendineuse et favoriser les surcharges mécaniques. C’est un peu comme couper l’alarme sans réparer la fuite : le symptôme disparaît, mais le problème de fond persiste.
L’application topique de diclofénac ou de kétoprofène (par exemple 3 à 4 fois par jour sur la zone douloureuse) apparaît alors comme une alternative plus sûre. Des études montrent une réduction modérée de la douleur à court terme, sans impact significatif sur la guérison à long terme. Il convient de masser délicatement le gel jusqu’à absorption complète, tout en évitant de couvrir la zone avec un pansement occlusif. Les gels au kétoprofène doivent être utilisés avec précaution en raison du risque de photosensibilisation : la peau traitée doit être protégée du soleil pendant tout le traitement et les deux semaines qui suivent son arrêt.
Durée thérapeutique recommandée : protocole de 7 à 14 jours maximum
Un point essentiel pour bien choisir un anti-inflammatoire dans la tendinite de l’épaule concerne la durée du traitement. Dans la plupart des cas, la phase la plus douloureuse ne dépasse pas deux semaines, à condition que le patient respecte le repos relatif, adapte ses gestes et entame rapidement la rééducation. Les AINS, qu’ils soient classiques ou sélectifs COX-2, ne devraient donc pas être prescrits au-delà de 7 à 14 jours sans réévaluation médicale.
Pourquoi cette limite temporelle ? D’une part, parce que le risque d’effets secondaires (digestifs, rénaux, cardiovasculaires) augmente avec la durée d’exposition. D’autre part, parce que l’inflammation initiale joue un rôle dans le processus de réparation tendineuse : en la supprimant trop longtemps, on risque de perturber la cicatrisation et de favoriser la chronicisation des symptômes. On peut comparer cela à un chantier de réparation : si l’on interrompt trop tôt le travail des ouvriers (les cellules inflammatoires), le tendon reste fragilisé.
Concrètement, un protocole « raisonnable » pour une tendinite de l’épaule douloureuse pourrait associer 3 à 5 jours d’AINS par voie orale, relayés si besoin par une application locale pendant quelques jours supplémentaires. Au-delà de deux semaines, si la douleur persiste, il est indispensable de revoir le diagnostic, d’évaluer la qualité de la rééducation, de rechercher une tendinopathie calcifiante, une rupture partielle ou un conflit mécanique non corrigé, plutôt que de prolonger indéfiniment les anti-inflammatoires.
Contre-indications cardiovasculaires et gastroprotection par IPP
L’utilisation des AINS dans la tendinite de l’épaule doit toujours tenir compte du terrain. Certains profils de patients présentent des contre-indications relatives ou absolues à ces traitements. C’est le cas des personnes ayant des antécédents d’ulcère gastroduodénal, d’hémorragie digestive, d’insuffisance rénale, d’insuffisance cardiaque, d’hypertension artérielle non contrôlée, ou encore d’événements cardiovasculaires majeurs (infarctus, AVC). Chez ces patients, la simple prise d’ibuprofène pour une douleur d’épaule peut exposer à des complications graves.
Lorsque la prescription d’un AINS par voie orale est jugée nécessaire malgré un risque digestif, il est recommandé d’associer une gastroprotection par inhibiteur de la pompe à protons (IPP), comme l’oméprazole ou l’ésoméprazole, pendant toute la durée du traitement. Cette association réduit significativement le risque d’ulcère et de saignement, mais n’annule pas les autres effets indésirables potentiels, notamment rénaux et cardiovasculaires. Le praticien doit donc rester vigilant, surtout chez les personnes âgées ou polymédiquées.
Sur le plan cardiovasculaire, plusieurs études ont mis en évidence une augmentation du risque thrombotique avec certains AINS, en particulier les COX-2 sélectifs à fortes doses et au long cours. Même si la durée de traitement d’une tendinite de l’épaule est en principe courte, il est prudent d’éviter ces molécules chez les patients à haut risque, et de privilégier les alternatives locales (gels, patchs), le paracétamol ponctuel, ou les approches non médicamenteuses. En cas de doute, un avis médical personnalisé est indispensable : mieux vaut parfois supporter quelques jours de douleur modérée que d’exposer son cœur ou ses reins à un danger inutile.
Corticothérapie locale : infiltrations et applications topiques
Injection intra-bursale de bétaméthasone sous contrôle échographique
Lorsque la tendinite de l’épaule s’accompagne d’une bursite sous-acromio-deltoïdienne importante, résistante au traitement conservateur, une infiltration de corticoïdes peut être discutée. L’injection intra-bursale de bétaméthasone, réalisée sous contrôle échographique, permet de déposer précisément le médicament dans la bourse inflammatoire, là où se concentre la douleur. Cette précision améliore l’efficacité et réduit le risque d’atteinte directe du tendon, ce qui est essentiel pour préserver sa solidité à moyen terme.
Le geste se déroule généralement en consultation spécialisée, avec une asepsie rigoureuse. L’échographie guide l’aiguille jusqu’à la cavité bursale, où l’on injecte un mélange de corticoïde retard et d’anesthésique local. Le soulagement peut être rapide, parfois en quelques heures, mais l’effet maximal est souvent observé après 48 à 72 heures. Vous pouvez imaginer cette injection comme un « anti-feu local » qui éteint une inflammation très ciblée, mais ne doit pas être utilisé à répétition sans réflexion.
Il convient de rappeler que si l’infiltration soulage efficacement la douleur à court terme, elle ne remplace pas le travail de fond : correction des facteurs mécaniques, renforcement de la coiffe, amélioration de la posture. Utilisée seule, elle risque de masquer les symptômes, de favoriser la reprise trop précoce des gestes nocifs et, à terme, de fragiliser les structures péri-articulaires. C’est pourquoi les recommandations actuelles réservent ce geste aux situations d’échec du traitement conservateur bien conduit, et toujours dans le cadre d’un programme global de rééducation.
Corticostéroïdes retard : triamcinolone acetonide versus méthylprednisolone
Plusieurs molécules de corticoïdes « retard » sont disponibles pour les infiltrations de l’épaule, parmi lesquelles la triamcinolone acetonide et la méthylprednisolone. Toutes deux possèdent une action anti-inflammatoire puissante et prolongée, mais diffèrent légèrement par leur profil pharmacocinétique et leur potentiel d’effets secondaires locaux. La triamcinolone est souvent privilégiée pour son effet durable, tandis que la méthylprednisolone peut être choisie pour une action un peu plus rapide et un profil clinique bien connu.
En pratique, les doses utilisées sont modestes (par exemple 20 à 40 mg de triamcinolone, ou 40 mg de méthylprednisolone), diluées dans un anesthésique local. Le choix entre ces molécules repose davantage sur l’habitude du praticien, la disponibilité des produits et le contexte clinique que sur des données de supériorité franche. Aucune d’elles ne doit être injectée directement dans le tendon, en raison du risque de dégénérescence collagénique, de fragilisation et, à terme, de rupture tendineuse.
Vous hésitez à accepter une infiltration de corticoïdes pour votre tendinite de l’épaule ? Il est important d’en discuter avec votre médecin en pesant les bénéfices attendus (soulagement rapide, amélioration de la mobilité, meilleure tolérance à la rééducation) et les risques potentiels (douleurs post-injection, déstabilisation d’un diabète, fragilisation locale en cas de gestes répétés). Dans la majorité des cas, une ou deux infiltrations bien espacées, intégrées à un protocole de rééducation sérieux, sont suffisantes pour franchir un cap douloureux sans compromettre la qualité du tendon.
Techniques d’infiltration : voie antérieure et voie postérieure de l’épaule
Les infiltrations de l’épaule peuvent être réalisées par différentes voies d’abord, principalement la voie antérieure et la voie postérieure. La voie antérieure consiste à introduire l’aiguille en avant de l’articulation, en passant sous le muscle deltoïde, ce qui permet d’atteindre facilement la bourse sous-acromiale ou l’articulation gléno-humérale. La voie postérieure, quant à elle, utilise un repère situé en arrière de la tête humérale, très utile pour les injections intra-articulaires ou certaines bursites postérieures.
Le choix de la voie dépend de la structure ciblée, de la morphologie du patient et de l’expérience du praticien. Sous contrôle échographique, ces différences deviennent moins cruciales, car l’opérateur visualise en temps réel le trajet de l’aiguille et la diffusion du produit. Sans échographie, la précision dépend davantage de la palpation et de la connaissance anatomique, ce qui augmente le risque d’injection imparfaite ou de diffusion inadaptée.
Qu’il s’agisse de la voie antérieure ou postérieure, certaines règles restent immuables : information claire du patient, respect des contre-indications (infection locale, troubles de la coagulation non contrôlés, allergie connue), désinfection rigoureuse de la peau, matériel stérile à usage unique. Un repos relatif de l’épaule est généralement recommandé dans les 24 à 48 heures suivant l’infiltration, afin de laisser agir le corticoïde et d’éviter une surcharge immédiate sur une zone encore fragilisée.
Espacement des infiltrations : intervalle minimal de 6 semaines
La question de la fréquence des infiltrations se pose souvent chez les patients souffrant de tendinite chronique de l’épaule. Pour limiter le risque de complications, les experts recommandent un intervalle minimal de 6 semaines entre deux infiltrations sur la même zone, et de ne pas dépasser trois infiltrations par an au niveau d’une même épaule. Au-delà, le risque de lésions tendineuses, d’atrophie graisseuse ou de dégradation cartilagineuse augmente significativement.
Il est essentiel de considérer l’infiltration comme un outil ponctuel, destiné à débloquer une situation douloureuse réfractaire, et non comme un traitement d’entretien à répétition. Si une troisième injection n’apporte plus d’amélioration significative, il est inutile d’envisager une quatrième : il faut alors réévaluer le diagnostic, la qualité de la rééducation, l’ergonomie au travail, voire discuter d’autres options comme les ondes de choc, les injections de PRP ou la chirurgie dans les cas les plus sévères.
En pratique, un schéma raisonnable consiste à proposer une première infiltration après échec d’un traitement conservateur bien conduit (repos relatif, AINS de courte durée, kinésithérapie) sur plusieurs semaines. Une seconde injection peut être discutée en cas de bénéfice net mais transitoire de la première, toujours en maintenant et en intensifiant le travail de kinésithérapie. L’objectif n’est pas de « vivre sous infiltrations », mais de créer une fenêtre de confort permettant au tendon de se remuscler et à l’épaule de se rééduquer correctement.
Alternatives thérapeutiques et traitements adjuvants
Au-delà des anti-inflammatoires classiques et des infiltrations, la prise en charge d’une tendinite de l’épaule repose de plus en plus sur des alternatives thérapeutiques visant à soulager la douleur sans perturber la cicatrisation tendineuse. Parmi elles, on retrouve l’usage raisonné du froid local dans les phases aiguës, les anti-inflammatoires naturels comme la curcumine, le recours ponctuel au paracétamol, ainsi que différentes techniques de physiothérapie (massages, ondes de choc, taping, électrothérapie).
L’application de glace ou de packs de froid pendant 15 à 20 minutes, plusieurs fois par jour, permet de diminuer la douleur et l’œdème local, notamment dans les 48 à 72 premières heures. Même si certains travaux suggèrent que le refroidissement excessif pourrait retarder certains aspects de la régénération tissulaire, les données restent controversées, et le bénéfice antalgique immédiat est souvent apprécié des patients. L’important est de ne pas appliquer la glace directement sur la peau et de ne pas en abuser au long cours.
Les compléments alimentaires à base de curcuma (curcumine), parfois associés à de la boswellia, ont montré des effets intéressants sur la réduction de la douleur et de l’inflammation dans diverses pathologies musculo-squelettiques, sans les effets indésirables des AINS. Bien qu’ils ne remplacent pas un traitement médical, ils peuvent constituer un adjuvant utile chez certains patients, notamment en cas de tendinopathie chronique peu inflammatoire. Comme pour tout complément, il est préférable d’en parler à son médecin ou à son pharmacien, surtout en cas de traitement anticoagulant ou d’affection hépatique.
Le paracétamol, quant à lui, reste un antalgique de base intéressant, surtout lorsque les AINS sont contre-indiqués. Il n’est pas anti-inflammatoire, mais permet de diminuer le ressenti douloureux et de faciliter la participation à la rééducation. Il doit être utilisé à la dose efficace la plus faible, en respectant la dose maximale quotidienne (généralement 3 g chez l’adulte, 4 g sous stricte surveillance), et sur une durée limitée. Comme pour les AINS, l’objectif n’est pas de faire disparaître totalement la douleur à tout prix, mais de la rendre supportable pour permettre la mise en place des traitements de fond.
Protocoles de kinésithérapie et exercices excentriques spécifiques
La kinésithérapie constitue la pierre angulaire du traitement de la tendinite de l’épaule, bien plus que le choix de l’anti-inflammatoire lui-même. Les exercices de renforcement, en particulier les exercices excentriques et isométriques, ont démontré leur efficacité pour améliorer la douleur et la fonction, en favorisant la réorganisation des fibres de collagène au sein du tendon. On peut comparer ces exercices à un « remodelage guidé » : le tendon est progressivement soumis à des contraintes contrôlées qui l’aident à se reconstruire plus résistant.
Un protocole type commence souvent par des contractions isométriques de la coiffe des rotateurs (maintien de positions contre résistance sans mouvement), réalisées dans des amplitudes indolores ou faiblement douloureuses. Ces exercices procurent parfois un effet antalgique immédiat, tout en stimulant le tendon de façon douce. Progressivement, on introduit des mouvements excentriques, par exemple en abaissant lentement le bras contre une résistance légère (élastique, petit haltère), ce qui met le tendon en tension sous contrôle.
La fréquence des séances est un facteur clé : deux à trois séances encadrées par semaine, complétées par un programme d’auto-exercices à domicile, permettent souvent d’obtenir des résultats en quelques semaines. Bien entendu, le contenu précis du programme varie selon le type de tendinite (sus-épineux, sous-scapulaire, biceps), la présence d’un conflit sous-acromial, l’âge et le niveau d’activité du patient. L’éducation gestuelle (correction des mouvements au travail, adaptation des gestes sportifs) fait partie intégrante de la prise en charge pour éviter les récidives.
En complément des exercices, le kinésithérapeute peut recourir à des techniques manuelles (massages transverses profonds, mobilisations gléno-humérales, travail scapulaire) et à certains outils de physiothérapie (ondes de choc radiales, ultrasons, taping neuromusculaire) selon les besoins. L’objectif est de restaurer un schéma moteur fonctionnel de l’épaule, dans lequel le tendon n’est plus soumis à des contraintes excessives ou mal réparties. Sans cette rééducation, même le « meilleur » anti-inflammatoire ne fera que gagner du temps, sans corriger la cause réelle de la tendinite.
Surveillance thérapeutique et critères d’évaluation de l’efficacité
Quelle que soit la stratégie retenue pour traiter une tendinite de l’épaule, une surveillance régulière s’impose afin d’évaluer l’efficacité du traitement et de prévenir les complications. Les principaux critères à suivre sont l’intensité de la douleur (au repos, à l’effort, la nuit), l’amplitude de mouvement (élévation, rotation externe et interne), la force musculaire, ainsi que l’impact sur les activités de la vie quotidienne et professionnelle. Des échelles simples, comme l’échelle numérique de la douleur (0 à 10) ou le score fonctionnel de Constant, peuvent être utilisées pour objectiver l’évolution.
Dans le cadre d’un traitement par anti-inflammatoires, la surveillance inclut également la recherche d’effets secondaires : brûlures d’estomac, nausées, troubles du transit, prise de poids, œdèmes des membres inférieurs, essoufflement inhabituel, signes de saignement digestif ou de décompensation d’une maladie chronique. En cas de symptôme suspect, il est impératif d’interrompre le traitement et de consulter sans délai. Cette vigilance est d’autant plus importante chez les personnes âgées, les patients cardiaques ou ceux souffrant d’insuffisance rénale.
Du point de vue du tendon, l’efficacité du traitement ne se mesure pas uniquement à la disparition de la douleur à court terme, mais aussi à la prévention de la chronicisation. Une amélioration progressive sur 6 à 12 semaines, avec récupération des mobilités et reprise maîtrisée des activités, est un signe encourageant. À l’inverse, une douleur persistante au-delà de trois mois, malgré un traitement bien conduit, doit conduire à un bilan complémentaire (imagerie, avis spécialisé) pour rechercher une lésion associée ou une autre cause (arthrose gléno-humérale, pathologie cervicale, atteinte neurologique).
En fin de compte, le « meilleur » anti-inflammatoire pour une tendinite de l’épaule est celui qui s’intègre dans une stratégie globale : évaluation précise du type de tendinopathie, choix judicieux de la molécule et de la voie d’administration, durée limitée, association systématique à une kinésithérapie adaptée et à des mesures de prévention. En adoptant cette vision d’ensemble, vous mettez toutes les chances de votre côté pour soulager la douleur, optimiser la guérison du tendon et éviter que la tendinite de l’épaule ne devienne un handicap durable.